Hepatitis-C-Virus (HCV)
Erreger der Hepatitis C – hohes Risiko einer Chronifizierung (über 50%) bis hin zum Leberzellkarzinom bei initial oft klinisch inapparentem Verlauf.
Diagnostik
Bereits der Krankheitsverdacht ist nach § 6 IfSG namentlich an das zuständige Gesundheitsamt zu melden!
Parameter | Material | Hinweis | |
V.a. Infektion | Anti-HCV - | Serum/ | HCV-RNA sinnvoll zur Differenzierung einer frischen/ chronischen oder abgelaufenen HCV-Infektion und zur Verkleinerung des diagnostischen Fensters (bereits 1-2 Wochen nach Infektion detektierbar). |
Nach Nadelstichverletzung | Anti-HCV + ALT | Serum | Siehe auch Nadelstichverletzung |
Vor Therapie | HCV-Genotyp HCV-RNA quantitativ Ggf. IL28B-Genotypisierung | EDTA-Blut | Die Bestimmung des Il28B-Polymorphismus erlaubt neben der Genotypisierung eine weitere Abschätzung des Therapieerfolges. |
Während Therapie | HCV-RNA quantitativ | EDTA-Blut | Bestimmung in den Wochen 4,12,24 und zum Therapieende, sowie 12 und 24 Wochen nach Therapieende. |
Immunkompromittierte, HIV-/ Dialysepatienten | Anti-HCV + HCV-RNA | Serum/ | HCV-Antikörper können fehlen, daher zusätzlich HCV-RNA-Bestimmung notwendig. |
Nadelstichverletzung
Das Risiko einer HCV-Infektion nach Stichverletzung mit HCV-kontaminierten Nadeln ist durchschnittlich <1%. Es steht weder eine aktive noch passive Immunisierung zur Verfügung. Eine Postexpositionsprophylaxe hat z. Zt. bei Verletzungen mit HCV-kontaminierten Nadeln keinen Nutzen.
Unmittelbar nach Exposition sollten beim Exponierten Anti-HCV und ALT (GPT) bestimmt werden. Wenn möglich, sollte beim Index-Patienten eine quantitative HCV-RNA-Bestimmung erfolgen. Im Verlauf sollte nach 2 bis 4 Wochen eine HCV-RNA-Bestimmung durchgeführt werden und diese bei negativem Ergebnis nach 6 bis 8 Wochen wiederholt werden.
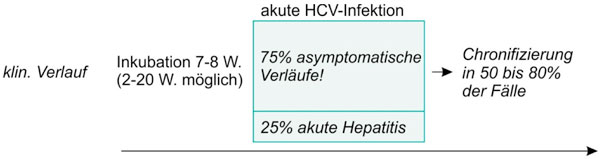
Klinik:
Infektiosität
- Eine Übertragung von HCV ist möglich nur von Mensch zu Mensch möglich durch:
- Kontakt mit kontaminiertem Blut (z.B. bei i.v. Drogenabusus, Stichverletzungen)
- sexuelle Übertragung (im Allgemeinen geringeres Übertragungsrisiko)
- vertikale Transmission von der Mutter auf das Kind in Abhängigkeit der mütterlichen Virämie in 1-6%
In Abhängigkeit von der Virämie kann HCV auch in anderen Körperflüssigkeiten nachweisbar sein (Speichel, Schweiß, Tränen etc.) – eine Ansteckung auf diesen Wegen ist jedoch sehr unwahrscheinlich.
Therapie
Sowohl die akute als auch die chronische Hepatitis C können antiviral behandelt werden. Auf Grund der hohen Chronifizierungsrate der Hepatitis C und dem guten Ansprechen auf eine antivirale Therapie sollte auch eine akute Hepatitis C bei persistierend virämischen Patienten bezüglich einer Therapie evaluiert werden. Die Dauer einer Therapie hängt von der HCV-RNA-Viruskonzentration 4 und 12 Wochen nach Therapiebeginn und dem Genotyp ab. Gesichert ist, dass der Genotyp 1 schlechter auf eine antivirale Therapie anspricht.
Absolute Kontraindikationen für eine Therapie sind aktueller Alkoholabusus sowie Schwangerschaft und Stillzeit.
Meldepflicht
- Es besteht eine Arztmeldepflicht nach IfSG bei Verdacht, Erkrankung und Tod an akuter Virushepatitis (an das zuständige Gesundheitsamt).
- Für den Nachweis von HCV (indirekt oder direkt) besteht eine Labormeldepflicht nach IfSG, soweit keine Information über eine bekannte chronische Hepatitis-C-Infektion vorliegt.
Schwangere
Übertragungshäufigkeit
HCV kann von der Mutter auf das Kind übertragen werden. Die Häufigkeit liegt in Abhängigkeit von der Virämie im mütterlichen Blut zwischen 1 bis 6%. Koinfektionen (v.a. HIV) erhöhen das Risiko auf bis zu 36%.
Testung bei Schwangeren
Auf Grund der in Deutschland recht niedrigen Prävalenz von HCV-Infektionen, einer niedrigen vertikalen Transmissionsrate und dem Fehlen wirkungsvoller Maßnahmen zur Verhinderung einer HCV-Infektion des Kindes wird ein generelles Screening in der Schwangerschaft nicht empfohlen. Getestet werden sollten aber Schwangere mit Risikofaktoren (HIV-Infektionen, i.v. Drogenkonsum in der Anamnese, Bluttransfusionen vor 1992, Promiskuität).
Welche Untersuchungen sind zum Nachweis/Ausschluss einer kindlichen Infektion nötig?
- Kinder HCV-RNA-positiver Mütter sollten zu mindestens 2 verschiedenen Zeitpunkten auf HCV-RNA untersucht werden. Bei Untersuchungen im ersten Lebensmonat ist zu beachten, dass die Sensitivität des HCV-RNA-Nachweises nur bei 22% liegt, da eine Virämie noch nicht nachweisbar sein kann. Jenseits des ersten Lebensmonats hat die PCR dann eine Sensitivität von 90-97% bei einer Spezifität von 97-98%.
- Antikörpertests sind in den ersten Lebensmonaten nicht aussagekräftig (auf Grund maternaler Leih-Antikörper). Eine Infektion lässt sich mittels Antikörpernachweis erst bei Antikörper-Persistenz über den 18. Lebensmonat nachweisen.
Dürfen HCV-infizierte Mütter ihr Kind stillen?
Die nationale Stillkommission rät bei einer alleinigen HCV-Infektion nicht vom Stillen ab, sofern keine Entzündungen oder Verletzungen der Mamille vorliegen.